Préheader : Ces petites attentions qui pourraient faire une grande différence
Les Anglais les appellent brûlures du cœur (heartburn), mais il n’y a pourtant rien de romantique à cela.
Nous, francophones, les appelons brûlures d’estomac.
Alors, où est-ce que ça brûle ?
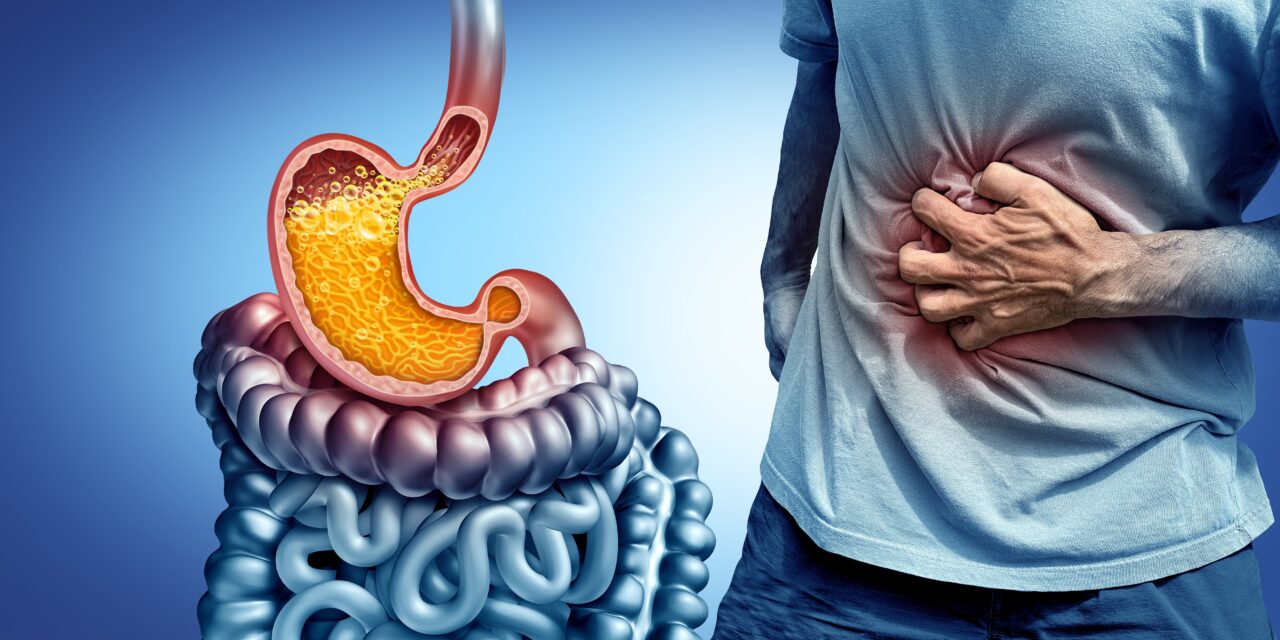
Ni dans le cœur, ni dans l’estomac, mais pour être plus précis, dans l’œsophage – cette partie du tube digestif qui relie la gorge à l’estomac.
La première fois que ça arrive, on a peur d’avoir un trou dans le ventre
La sensation est pourtant bel et bien celle d’une brûlure. L’impression qu’à un point précis, situé quelque part au milieu du ventre, votre ceinture abdominale est attaquée de l’intérieur.
N’avez-vous jamais ressenti cette sensation, par exemple en vous couchant, en particulier après un repas trop copieux ou trop arrosé ?
Cette piqûre soudaine vous fait retenir votre souffle, pour éviter de prolonger la douleur. Instinctivement vous vous penchez en arrière pour étirer votre abdomen au maximum (ça ne soulage pas, mais c’est moins désagréable).
Dans les pays occidentaux, entre 10 et 20% des adultes sont atteints, et cette incidence augmente selon les études. Selon la Société Nationale Française de Gastro-entérologie, plus d’une personne sur deux est concernée à partir de 50 ans.
La cause ? Du liquide extrêmement acide, produit dans notre estomac, qui atteint des zones de notre corps sans protection.
Pas étonnant que cela fasse mal !
L’acide c’est fantastique, mais au bon endroit
D’où vient cet acide ?
De l’estomac.
Le suc gastrique contenu dans l’estomac a en moyenne un pH de 2 (c’est 2,4 pour le jus de citron).
Autant dire que ça pique !
Cette acidité a une fonction précise : elle permet à l’estomac de poursuivre le travail de transformation des aliments que nous avons initié en les mâchant. Dans l’estomac, sous l’effet conjugué des contractions mécaniques des muscles de cet organe et de la dissolution chimique opérée par le suc gastrique, les aliments se désagrègent.
Au bout de quelques heures, ce que nous avons mangé est transformé en un liquide clair appelé le chyme. Celui-ci va ensuite passer dans notre intestin grêle, où les composants utiles à notre corps seront absorbés, tandis que les déchets poursuivront leur trajet dans le gros intestin.
Les parois internes de l’estomac sont heureusement protégées contre l’attaque acide du suc gastrique : elles sont tapissées de bicarbonates, des composés basiques qui neutralisent l’acidité.
Ce n’est pas le cas de nos autres organes.
Et c’est justement là le problème.
Il arrive qu’une partie de l’acide gastrique remonte dans l’œsophage dont la paroi est très sensible à l’acidité. D’où le terme scientifique pour désigner les brûlures d’estomac : le reflux gastro-oesophagien.
Mais pourquoi est-ce que cet acide passe là où il ne devrait pas aller, en provoquant une décharge de douleur aussi vive ?
Comme une porte battante qui serait mal fermée
Dans certains cas, un problème musculaire est en cause.
Le cardia est un muscle annulaire qui sert de séparation entre l’oesophage et l’estomac. Il s’ouvre pour permettre le passage des aliments et se referme aussitôt. S’il perd de sa vigueur, l’étanchéité entre ces deux compartiments de notre système digestif est mal assurée La muqueuse oesophagienne est alors exposée au suc gastrique. On appelle ce dysfonctionnement la béance cardiale.
Mais autant le dire, dans la grande majorité des cas, ce sont nos choix de vie et nos pratiques alimentaires qui sont à l’origine de ce dysfonctionnement de notre système digestif.
Voici quelques mauvaises habitudes qui pourraient être à l’origine des remontées d’acide :
- MANGER DE TROP GRANDES QUANTITÉS. Lorsque nous mangeons trop, ne serait-ce qu’au cours d’un seul repas, notre estomac se dilate. Son volume au repos est seulement de 200 à 300 millilitres, moins qu’une canette ! Alors quand on mange beaucoup il se dilate, ce qui accentue la pression mécanique sur le cardia.
- MANGER TROP GRAS OU TROP SUCRÉ. Des aliments trop gras ou trop sucrés favorisent une surproduction des sucs acides de l’estomac.
- BOIRE DE L’ALCOOL. Plusieurs études ont démontré un lien entre consommation d’alcool et reflux gastro-oesophagien, et ce même à partir d’un seuil assez bas – trois boissons alcoolisées par semaine.
- FUMER. La consommation de tabac réduit la production de salive, riche en bicarbonates protecteurs, et impacte le cardia. Plusieurs études ont démontré que cesser de fumer permettait de réduire la fréquence des épisodes de reflux.
- ABUSER DES ALIMENTS PARTICULIÈREMENT ACIDES, comme certains épices et les boissons pétillantes.
Notons aussi, dans un autre registre, que la prise régulière d’anti-inflammatoires non stéroïdiens (AINS, tels que ibuprofène ou aspirine) peut favoriser ou aggraver les reflux gastriques à travers plusieurs effets. Ces médicaments augmentent la sécrétion d’acide gastrique, ralentissent la progression des aliments dans l’estomac, et réduisent la pression à l’extrémité inférieure de l’oesophage.
Comme trop souvent, les médicaments comme premier réflexe
Une autre classe de médicaments pose problème en ce qui concerne les brûlures d’estomac.
Ce sont les IPP (Inhibiteurs de la Pompe à Protons).
Initialement prescrits en association avec les AINS, puisque ceux-ci favorisent les brûlures d’estomac, les IPP constituent aujourd’hui souvent le premier réflexe en cas de brûlures d’estomac, d’autant qu’ils sont en accès libre depuis Juillet 2008 en France.
Selon la Haute Autorité de Santé, pas moins d’un quart des français en consomme ! Or, selon l’ANSM elle-même (Agence Nationale de Sécurité des Médicaments), dans de nombreux cas, ces médicaments sont prescrits à tort, ou trop longtemps. Comment est-ce possible ?
Les IPP sont à la fois très efficaces et potentiellement dangereux, et il est très facile de comprendre pourquoi. Ces médicaments agissent en prévention en bloquant la pompe à protons, responsable de la sécrétion d’acide dans l’estomac. L’efficacité est évidente : moins d’acidité dans l’estomac = moins d’acidité en cas de reflux. Mais le risque est évident aussi : moins d’acidité dans l’estomac = un suc gastrique moins efficace, et donc une digestion moins efficace.
Des effets délétères désormais bien documentés
Un effet direct de cette réduction d’acide dans l’estomac est la prolifération bactérienne.
L’acidité gastrique joue en effet un rôle majeur contre la colonisation bactérienne du tube digestif. Les IPP provoquent donc une modification de la flore microbienne intestinale – le fameux microbiote dont on connaît aujourd’hui l’importance. De nombreuses études ont alerté quant aux risques d’infections bactériennes lors d’usage prolongé d’IPP. Cette moindre efficacité face aux bactéries explique aussi le lien entre IPP et pneumonie, provoquée par la prolifération des bactéries anaérobies.
Un autre risque bien documenté concerne le risque de fractures, notamment chez les personnes âgées.
Quel est le rapport ?
On soupçonne qu’une moindre acidité dans l’estomac empêche l’absorption du calcium par notre organisme, d’où des os fragilisés. L’augmentation du risque de fracture, par exemple multiplié par 2,6 pour le col du fémur, est proportionnel à la durée et à la dose administrée, selon des études australiennes et anglaises. Une étude internationale de L’Initiative Mondiale pour la Santé des Femmes qui a examiné pas moins de 130 000 dossiers a conclu à une augmentation du risque de fracture vertébrale, du bras et du poignet !
Les soupçons touchent d’autres domaines pour lesquels les mécanismes sont encore mal compris :
- Les IPP augmenteraient le risque de développer la maladie d’Alzheimer
- Ils auraient des effets graves sur le fonctionnement des reins
- Ils seraient associés à une augmentation des risques cardiovasculaires.
Voilà qui donne à réfléchir !
De petites attentions qui pourraient faire une grande différence
Si vous voulez continuer à profiter des bonnes choses sans passer par la case reflux gastrique, parlez-en à votre médecin bien sûr, mais soyez certains qu’il commencera par vous donner quelques conseils relevant du bon sens.
- Commencez par appliquer les lois de la physique et de la gravité. Tout ce qui compresse votre estomac ou favorise la remontée du suc gastrique augmente les risques. Ne vous allongez pas immédiatement après les repas, et lorsque vous vous couchez, gardez la tête légèrement surélevée. Votre œsophage sera légèrement incliné, ce qui réduira mécaniquement le risque de remontées gastriques. Desserrez votre ceinture et évitez les vêtements serrants. Ce sont de petits détails qui peuvent faire la différence.
- Identifiez dans votre régime alimentaire ce qui pourrait favoriser l’apparition de brûlures d’estomac. Il suffit d’un léger excès pour déclencher la douleur. Peut-être êtes vous plus sensible que vous ne le pensez aux produits laitiers, notamment le soir ? Peut-être est-ce le mélange entre vin rouge et vin blanc dans un même repas qui vous est fatal. Et le café (ou peut-être le Coca), avez-vous testé la différence si vous arrêtez plus tôt dans la journée ?
- Pour éviter que la marmite ne déborde, il faut éviter de la faire bouillir trop fort. Je parle bien sûr de votre estomac ! Fractionnez vos repas, ne vous resservez pas deux fois en dessert et réduisez-moi la taille de cette entrecôte. C’est la quantité excessive de nourriture que nous ingérons qui déclenche le plus souvent une brûlure d’estomac.
- Réduisez les aliments trop sucrés, trop gras, et – oui ! réduisez votre consommation d’alcool !
- Et arrêtez le tabac, si vous le pouvez.
Trouvez la solution qui vous convient
Si vous êtes confronté à ce problème, soyez rassuré par le fait que ponctuellement, des médicaments pourront vous soulager, les IPP, mais aussi des alginates ou des pansements gastriques. Mais modifier à la marge quelques unes de vos habitudes, en matière de couchage ou d’alimentation, pourra avoir, en quelques jours, un impact tout aussi grand, et sans risquer le moindre effet secondaire.
Prenez soin de vous,
Léopold Boileau, Votre correspondant
*********************
Sources :
- Time Trends of Gastroesophageal Reflux Disease: A Systematic Review. El–Serag, Hashem B. Clinical Gastroenterology and Hepatology, Volume 5, Issue 1, 17 – 26.
- https://www.snfge.org/grand-public/maladies-digestives/reflux-gastro-oesophagien-rgo.
- Víctor Meza, Jorge Arnold, Luis Antonio Díaz, María Ayala Valverde, Francisco Idalsoaga, Gustavo Ayares, Deepika Devuni, Juan Pablo Arab, Alcohol Consumption: Medical Implications, the Liver and Beyond, Alcohol and Alcoholism, Volume 57, Issue 3, May 2022, Pages 283–291, https://doi.org/10.1093/alcalc/agac013.
- Ness-Jensen E, Lagergren J. Tobacco smoking, alcohol consumption and gastro-oesophageal reflux disease. Best Pract Res Clin Gastroenterol. 2017 Oct;31(5):501-508. doi: 10.1016/j.bpg.2017.09.004. Epub 2017 Sep 7. PMID: 29195669.
- Mungan Z, Pınarbaşı Şimşek B. Which drugs are risk factors for the development of gastroesophageal refluxdisease? Turk J Gastroenterol 2017;28(Suppl 1); S38-S43.
- https://www.has-sante.fr/jcms/p_3213773/fr/les-ipp-restent-utiles-mais-doivent-etre-moins-et-mieux-prescrits.
- Shanika LGT, Reynolds A, Pattison S, Braund R. Proton pump inhibitor use: systematic review of global trends and practices. Eur J Clin Pharmacol. 2023 Sep;79(9):1159-1172. doi: 10.1007/s00228-023-03534-z. Epub 2023 Jul 7. PMID: 37420019; PMCID: PMC10427555.
- LeonardJ,Marshall JK,MoayyediPI.Systematic review of the risk of enteric infection in patients taking acid suppression. Am J Gastroenterol 2007;102:2047-56.
- https://www.nice.org.uk/guidance/cg184/chapter/Appendix-A-Dosage-information-on-proton-pump-inhibitors.
- EurichDT, SadowskiCA, SimpsonSH, . Recurrent community-acquired pneumonia in patients starting acid-suppressing drugs. Am J Med 2010;123:47–53.
- Reinberg, O., Inhibiteurs de la pompe à protons (IPP) : peut-être pas si inoffensifs que cela, Rev Med Suisse, 2015/485 (Vol.11), p. 1665–1671. DOI: 10.53738/REVMED.2015.11.485.1665.
- TargownikLE, LixLM, MetgeCJ, . Use of proton pump inhibitors and risk of osteoporosis-related fractures. CMAJ 2008;179:319–26.
- YangYx, LewisJD, EpsteinS, MetzDC. Long-term proton pump inhibitor therapy and risk of hip fracture. JAMA 2006;296:2947–53.
- Gray SL, LaCroix AZ, Larson J, Robbins J, Cauley JA, Manson JE, Chen Z. Proton pump inhibitor use, hip fracture, and change in bone mineral density in postmenopausal women: results from the Women’s Health Initiative. Arch Intern Med. 2010 May 10;170(9):765-71. doi: 10.1001/archinternmed.2010.94. PMID: 20458083; PMCID: PMC4240017.
- Gomm W, von Holt K, Thomé F, et al. Association of Proton Pump Inhibitors With Risk of Dementia: A Pharmacoepidemiological Claims Data Analysis. JAMA Neurol. 2016;73(4):410–416. doi:10.1001/jamaneurol.2015.4791.
- Lazarus B, Chen Y, Wilson FP, Sang Y, Chang AR, Coresh J, Grams ME. Proton Pump Inhibitor Use and the Risk of Chronic Kidney Disease. JAMA Intern Med. 2016 Feb;176(2):238-46. doi: 10.1001/jamainternmed.2015.7193. PMID: 26752337; PMCID: PMC4772730.
- https://francais.medscape.com/voirarticle/3601551?form=fpf#vp_2.